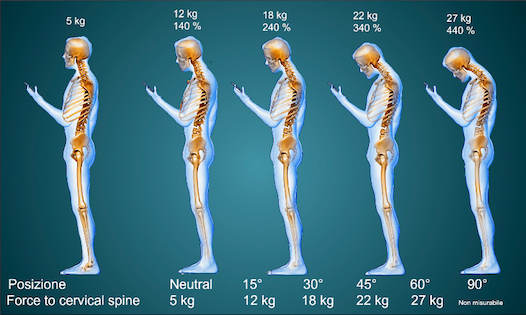
- Le cause della cervicalgia acuta.
- Curare la Cervicale con la fisioterapia
- Curare la Cervicale con farmaci e altre terapie
- Fattori di rischio per la cervicalgia acuta
- L’incidenza della Cervicalgia Acuta.
- Degenerazioni del Rachide Cervicale e Cervicalgia Acuta.

Le cause della cervicalgia acuta
La cervicalgia è un disturbo spesso multifattoriale perchè dipende sia da fattori personali non modificabili (quali l’età, il sesso , la familiarità, condizioni di salute generali, esiti traumatici) che da fattori modificabili ( posturali, comportamentali, di movimento e psicosociali).
Di conseguenza, la prima informazione fondamentale che devi sapere è che una causa precisa e unica non è mai identificabile.
Le strutture cervicali che possono causare dolori sono tante e la diagnosi di cervicalgia resta spesso poco utile. Inoltre c’è il fenomeno del “dolore riferito” per cui l’area dove senti dolore o altri sintomi può essere la proiezione di un problema che sta invece altrove. Il dolore miofasciale riferito è la causa più comune di dolore cervicale.
Quindi dove c’è il dolore non significa sempre che il problema sia là.
Ecco le strutture che possono essere causa della cervicalgia:
- i nervi, che possono dare dolore locale e/o riferito a distanza proiettando sulla testa o giù fino alle mani;
- le articolazioni (faccette zigoapofisarie) che danno dolore locale e riferito sulla testa o lungo le spalle o tra le scapole. Le articolazioni più spesso provocative sono C1-C2 (cioè quella tra l’atlante – prima vertebra – e l’epistrofeo – seconda vertebra), C2-C3-C4-C5-C6 le quali danno dolore sul collo ma possono riferire anche a livello della testa/faccia; C3-C4-C5-C6-C7-T1 che danno sintomi sul collo, arti superiori, mani e sulla parte anteriore del torace;
- i dischi intervertebrali, responsabili di “blocchi” muscolo-articolari e sintomi proiettati anche a livello scapolare;
- i muscoli, che possono dare dolori riferiti in testa. L’argomento cefalea tensiva e trigger points miofasciali è ben noto ormai e lo stesso vale per emicrania e trigger points miofasciali. Lo stesso accade per la cefalea miofasciale cervicale, la cefalea da disordine temporo-mandibolare e la cefalea cervicogenica.
- la dura madre che è una delle tre meningi che avvolgono il sistema nervoso.
Poiché non è possibile isolare una struttura da un’altra e tutte interagiscono tra loro, nel 90% dei casi la cervicalgia è aspecifica!
Per questi motivi lo scopo della diagnosi medica o della visita muscolo-scheletrica è verificare la presenza delle bandiere rosse , cioè quei sintomi e segni correlati a patologie non neuro-muscolo-scheletriche, che richiedono approfondimenti diagnostici medici specialistici (0,4% dei casi).
Esclusa tale presenza, occorre una precisa raccolta anamnestica e un attento esame obiettivo per indirizzare al meglio il trattamento.
Il trattamento sarà pensato per agire su più strutture contemporaneamente con vari obiettivi: riduzione e risoluzione dei sintomi, miglioramento della mobilità e della capacità di carico del rachide cervicale (modulazione sintomatologica), miglioramento degli schemi di movimento (controllo motorio), ripristino delle abilità compromesse (ottimizzazione funzionale).
Curare la Cervicale con la fisioterapia
Oggi sulla base dell’esperienza clinica integrata con la miglior ricerca scientifica disponibile sappiamo che gli interventi migliori per la cervicalgia sono.
- educazione/ informazione della persona (spiegazione della benignità del disturbo, dei meccanismi del dolore, incoraggiamento, suggerimenti attivi)
- approccio manuale integrato: tecniche di manipolazione/ mobilizzazione ed esercizi terapeutici. Questa combinazione migliora la sintomatologia del 60% nelle prime 2 settimane (Australian Acute GL 2003 , Physiopedia GL 2014).
- In caso di cefalea l’ approccio integrato CdMT o più specifico il Watson Headache Approach.
Questi trattamenti manuali – da eseguire con personale laureato e specializzato – sono:
- tecniche passive articolari di manipolazione ad alta velocità o mobilizzazione a bassa velocità per ridurre o eliminare lo spasmo muscolare protettivo, migliorare la mobilità, la propriocezione e la funzionalità
- tecniche miotensive cioè tecniche manuali che sfruttano contrazioni specifiche muscolari (il paziente partecipa attivamente) di intensità minima, per inibire l’iperattività riflessa dei muscoli e migliorare la circolazione locale con effetto antinfiammatorio e antidolorifico
- dry needling che attraverso aghi sottilissimi riduce l’iperattività muscolare, migliora la microcircolazione miofasciale e stimola i meccanismi naturali neurali di riparazione e analgesia.
- massaggio miofasciale, cioè tecniche manuali , con o senza strumenti specifici, per normalizzare il tono neuromuscolare delle aree iperattive, inibire il dolore e migliorare la capacità di estensibilità dei tessuti
- esercizi terapeutici specifici che permettono il movimento corretto e ripristinano la funzionale capacità di carico dei tessuti


Curare la Cervicale con farmaci e altre terapie
È possibile utilizzare Farmaci, soprattutto nella fase acuta, e terapie alternative ma solo per un periodo ristretto perché qualsiasi dei seguenti interventi somministrati in modo singolo è INEFFICACE:
- FANS, miorilassanti, antidepressivi
- Agopuntura
- Campi elettromagnetici pulsati (Tecar)
- Collare
- Ginnastica posturale
Vanno comunque integrati con trattamenti di Terapia Manuale per ottenere una maggiore efficacia.
Fattori di rischio per la cervicalgia acuta
I fattori di rischio significativi per l’insorgenza di tale disturbo sono:
- il sesso femminile
- un basso livello di scolarità (meno di 8 anni di scuola)
- occupazione nel settore agrario o industriale
- stress fisico e mentale prolungati al lavoro
- episodi pregressi
- lavori o attività che richiedono movimenti o posture stereotipate in flessione e rotazione



- la presenza di altri disturbi (lombalgia, mal di testa, disturbi cardiovascolari o dell’apparato digerente)
- posture notturne o di riposo anomale


I fattori di rischio NON significativi sono:
- la degenerazione discale
- osteoartrosi zigoapofisaria
- fumo, alcool
- sovrappeso,
- status socioeconomico,
- posizione seduta prolungata al lavoro
L’incidenza della Cervicalgia Acuta
La diagnosi medica di Cervicalgia è una delle più diffuse e frequentemente segnate, tecnicamente Cervicalgia significa Dolore Cervicale. Nulla di specifico dunque né tantomeno pragmaticamente utile. Il Dolore Cervicale è uno degli argomenti sicuramente più studiati a livello scientifico riabilitativo perché insieme alla lombalgia è il disturbo più comune per il quale le persone chiedono consulti e cure sanitarie.
E’ stato calcolato che circa i 2/3 della popolazione mondiale soffrirà almeno una volta nella propria vita di tale disturbo, il 40% ne ha sofferto nei 12 mesi precedenti, il 14% negli utlimi 6 mesi. Per fortuna solo nel 10% dei casi – secondo le statistiche – il problema si cronicizza.
L’incidenza annuale è in aumento e le donne sono le più colpite soprattutto la fascia di età 40-50 anni (Makela et al. 1991, Cote et al. 2004).
L’andamento della cervicalgia acuta è solitamente benigno. Gli episodi acuti possono risolversi spesso spontaneamente in un periodo che varia da soggetto a soggetto e può andare da qualche girono a qualche settimana. Le recidive sono frequenti se non si interviene in modo preventivo efficace. Il 24% dei soggetti risolve nei primi 3 mesi, il 32% entro i 9 mesi e il 60% guarisce entro un anno (Bourghouts et al. 1998, Cote et al. 2004).
Nonostante la benignità, la cervicalgia ha in generale un impatto negativo sui costi sociali (aumento della spesa sanitaria per le prestazioni, aumento assenze lavorative e mancata produttività). Seconso studi recenti il 25% dei lavoratori di 15 paesi europei lamenta questa condizione. (De Kraker et al. 2006).
Degenerazioni del Rachide Cervicale e Cervicalgia Acuta
Leggi attentamente i numeri di questa immagine presa da un recente studio scientifico del 2015:

Come puoi dedurre da solo/a da questi dati che sono del 2015, i fenomeni degenerativi del rachide vertebrale, sebbene comunemente considerati causa dei dolori, NON lo sono affatto!
Sono infatti presenti, in ugual misura, in soggetti asintomatici, che possono presentare segni degenerativi importanti e non manifestare alcun sintomo algico cervicale!
In un altro recente studio del 2015 proprio sul rachide cervicale evidenzia che le degenrazioni sono presenti a partire dai 20 anni in percentuali che superano il 70% dei casi!
I fenomeni degenerativi sono COMUNI e NATURALI. E’ necessario verificarne la correlazione con la sintomatologia solo con un’attenta anamnesi ed esame obiettivo.
Quindi il messaggio positivo che voglio trasmetterti è: i segni di degenerazione NON significano malattia e non significano automaticamente causa del tuo dolore cervicale!
I fattori contribuenti e prognostici che possono complicare e ritardare la risoluzione del disturbo o favorirne la cronicizzazione, non sono dunque, in modo unico e automatico, i fenomeni degenerativi ma soprattutto (di caso in caso):
- l’età (40-50 anni)
- durata dei sintomi prima della visita specialistica (più passa il tempo, è peggio è)
- il numero di recidive
- la presenza di altri disturbi (ad esempio se una persona ha anche una lombalgia ed altro, la condizione sarà peggiore)
- tendenza a somatizzare il dolore, ansia , paura del movimento
- scarso supporto sociale
- stato di disoccupazione
- ridotta partecipazione sociale e scarsa volontà di recupero
- strategie passive (lamentarsi e non attivarsi, ridurre i movimenti e riposare in eccesso, aspettare soluzioni passive: tipo con medicinali)
- alcuni sport (ciclismo a causa della postura cervicale adottata).